Tinea capitis zeigt ein breites Spektrum an Erscheinungsformen – und genau das ist heute so wichtig zu verstehen
Tinea capitis, die Pilzinfektion der behaarten Kopfhaut, wird oft mit einem klassischen Bild assoziiert: ein Kind mit einer rund begrenzten, schuppenden, haarlosen Stelle. Doch diese Vorstellung greift zu kurz. In Wahrheit zeigt Tinea capitis eine breite Palette an klinischen Erscheinungsformen, die je nach Erreger, Immunantwort und Entzündungsgrad sehr unterschiedlich aussehen können. Deshalb ist es entscheidend, das Krankheitsbild nicht zu eng zu definieren – sonst besteht die Gefahr, atypische oder frühe Fälle zu übersehen.
Was ist das zentrale Missverständnis?
Viele Mediziner verbinden Tinea capitis mit einem typischen Erscheinungsbild: kreisrunder Haarausfall mit etwas Schuppung. Doch genau das kann in die Irre führen. Denn:
Tinea capitis hat viele Gesichter – und nicht alle sehen „klassisch“ aus.
Tinea capitis ist ein klinisches Spektrum, das von asymptomatischer Trägerschaft bis hin zu hochentzündlichen Läsionen reicht. Es gibt verschiedene Präsentationen entlang eines Verlaufs von mild zu stark:
1. 100 % asymptomatisch:
Einige Kinder oder Erwachsene tragen Pilzsporen auf der Kopfhaut, ohne Beschwerden oder sichtbare Veränderungen. Sie gelten als asymptomatische Träger – infektiös, aber unauffällig. Eine Diagnose gelingt meist nur durch gezielte mikrobiologische Testung.
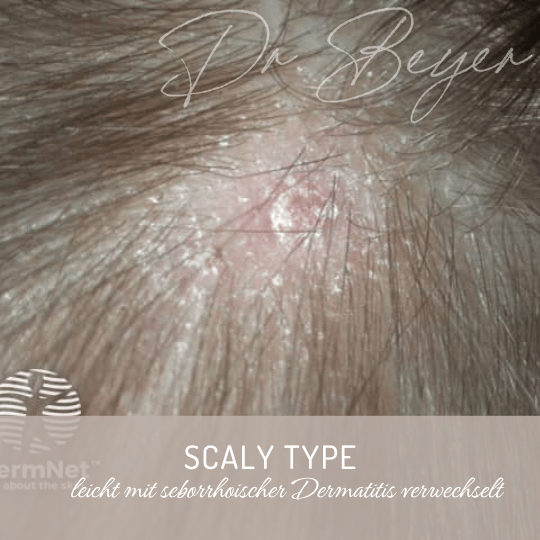
2. Scaly Type („schuppend“):
Diese Form zeigt diffuse oder umschriebene Schuppung ohne starken Haarverlust. Klinisch kann sie leicht mit seborrhoischer Dermatitis verwechselt werden. Häufiger Erreger: Trichophyton-Arten.
3. Gray Patch:
Eine graue, schuppige, haarlose Stelle, oft mit stumpf wirkendem Haarrest. Sie erinnert an Psoriasis oder Ekzeme. Typisch für diese Form sind Infektionen mit Microsporum-Spezies, häufig zoophilen Ursprungs.
4. Black Dot Tinea capitis:
Abgebrochene Haare direkt an der Kopfhaut („black dots“), ausgelöst durch eine Endothrix-Infektion. Diese Form kann leicht mit Alopecia areata oder Trichotillomanie verwechselt werden. Häufige Erreger: Trichophyton tonsurans und andere anthropophile Spezies.
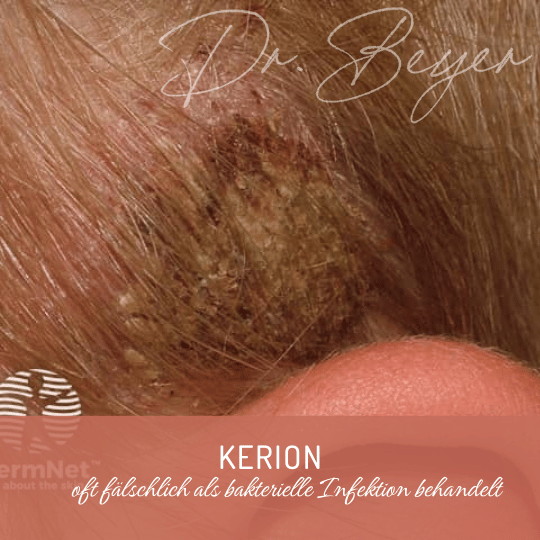
5. Kerion (entzündliches Infiltrat):
Eine druckschmerzhafte, gerötete, teigige Plaque mit Pusteln und ggf. Krusten. Es kann zur Narbenbildung kommen. Diese Form ist stark entzündlich und wird oft fälschlich als bakterielle Infektion behandelt. Typische Erreger sind zoophile Dermatophyten, z. B. Microsporum canis.
Nicht alle Formen jucken, aber die meisten tun es.
Nicht alle führen zu Haarverlust, aber in der Regel ist dieser vorhanden.
Fazit
Tinea capitis ist keine monomorphe Erkrankung.
Sie reicht von völlig unauffälliger Trägerschaft bis zur hochentzündlichen Kerion-Form.
Wer nur nach dem „klassischen“ Bild sucht, läuft Gefahr, wichtige Fälle zu übersehen – mit möglichen Spätfolgen für Patient:innen und erhöhtem Infektionsrisiko für das Umfeld.
Deshalb gilt: Immer aufmerksam bleiben bei Kopfhautschuppung, Haarausfall oder unklaren Entzündungen. Tinea capitis kann sich leise, laut oder ganz anders zeigen – aber sie ist behandelbar, wenn man sie erkennt.
Zukünftiger strategische Frage :
Wie gehen wir mit dem asymptomatischen Träger um?
Wie identifizieren wir diese Personen, die Tag für Tag mit Sporen auf der Kopfhaut leben, selbst keine Beschwerden haben – aber unbemerkt andere anstecken? Wie behandeln wir sie gezielt, obwohl sie keine klassischen Symptome zeigen?
Diese Träger sind klinisch unauffällig, aber epidemiologisch entscheidend. Solange sie nicht erkannt und therapiert werden, bleibt jede Bekämpfungsstrategie unvollständig.
Die Herausforderung für die Zukunft wird sein, diese stille Quelle der Übertragung sichtbar zu machen – durch besseres Screening, sensibilisierte Diagnostik und gezielte Mitbehandlung im Umfeld infizierter Patienten.
Dieser Artikel wurde verfasst von Dr. Karin Beyer, Fachärztin für Dermatologie und Venerologie.